最後方臼歯崩壊の防波堤!?

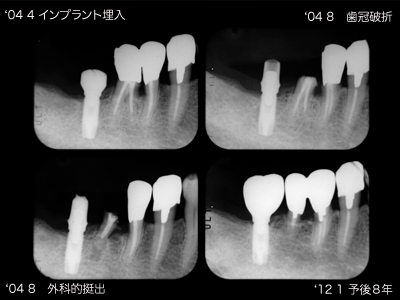
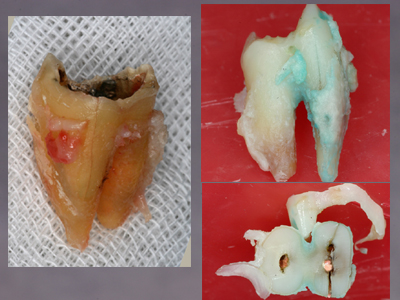
右下7遠心根が垂直破折しています。近心根保存を試みましたが離開不充分で分割できず断念、抜歯。問題は右下5です。前医にて再三の根管治療を経て根充したが頬側のフィステルがきえない、との由。
臨床症状、口腔内での他の部位の徴候をデンタルと重ね合わせて考えれば歯根破折であることは術者にはわかります。しかし患者さんによりよく理解をいただくためCT撮影です。
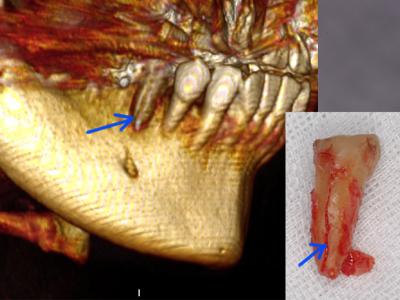
左:CTデータから合成したボリュームレンダリング、きれいに破折していることが目で見てわかります。これなら抜歯も納得でしょう。右:抜去歯牙です。ほらね。
PS. この春、「デンタルハイジーン別冊・‘力を学ぼう_徴候に気づく、破壊を止める、未然に防ぐ」と題する入魂の好著が出版されます。必見です!本ブログ読者各位はもれなくご予約ください!!
私の歯科臨床に不可欠な道具と思えていたマイクロスコープですが、LED懐中電灯の登場で使用頻度がさらに増えました。困ることはマイクロスコープで見なければ知らずに済んだことをまさに「目の当たりに」突きつけられてしまうことです。
昨日一日で4例も歯根破折を確認してしまいました。これは異常な数です。
上3例は臨床症状から察しはついていたことを眼でみて確認できたケース。
下はいくら根管治療をしても打診痛がきえないため「もしやと思ったら、やはり、、、、」のケースです。
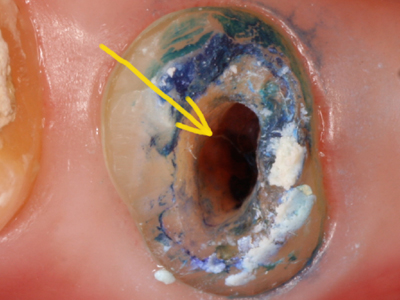
多くは無症状に経過しているものの実際には失活歯のなかでかなり高い割合で歯根破折が存在するのでしょう。
「軽微な症状があるけれど理由がわからない」のは術者としてそんな歯がゆいことはありませんし患者さんから「ヤブ○○」呼ばわりされるのは不本意です。なので確定診ができることはいいのです。でも歯根破折となると「なすすべない予後不良宣告」であり、術者患者さん双方にとって不幸なことなのです。それを「知る」こと「告知されること」がほんとにいいことなのか悪いことなのか、、、。
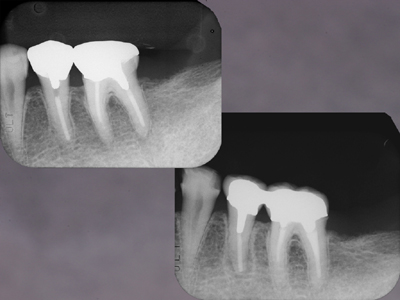
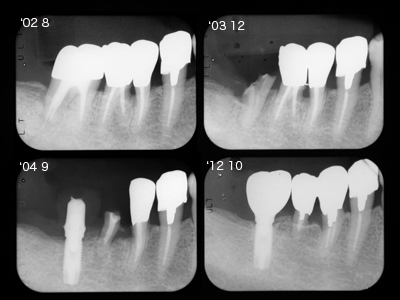
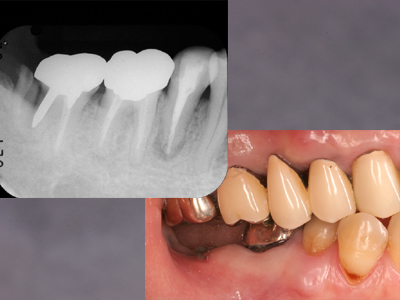
左:初診時、不適合なクラウンに2次カリエスであるものの5の根尖には問題ないようにみえたので根管治療のやりなおしはせず、メタルコアとクラウンを新製しました。
右:欠損していた上顎の補綴を終えたので咬合できるようになり、メインテナンスに移行するためにデンタルを撮影してみると5の根尖にX線透過像が、、、。
咬合力が加わるようになったため歯根破折をおこしたのでしょうか!?
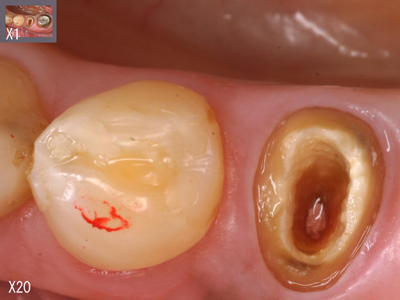
根尖病巣であってくれれば治療はできるが歯根破折なら予後は悪い。いずれなのか確定診断をつけるため、メタルコアを外したうえでマイクロスコープで観察しましたが、どうしても破折線はみあたりません。
歯根破折とは断定できなかったので、根管治療を行いました。
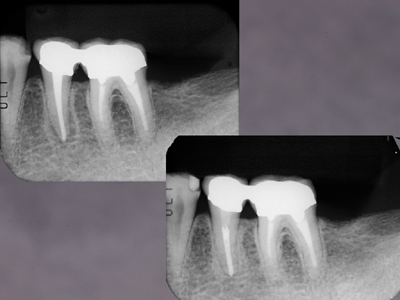
左:根充直後 右:根充5年後のX線写真です。X線透過像はなくなっています。
5はエンド病変だったのか?
根尖性の歯根破折であったけれども根管治療の結果としてX線透過像がなくなったのか?
いずれにしても抜歯とはならず歯を救うことができました。
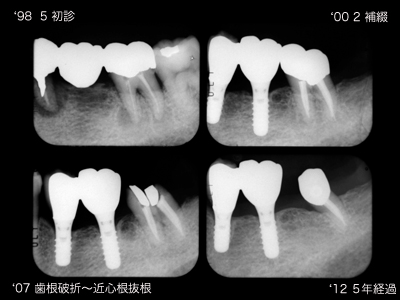
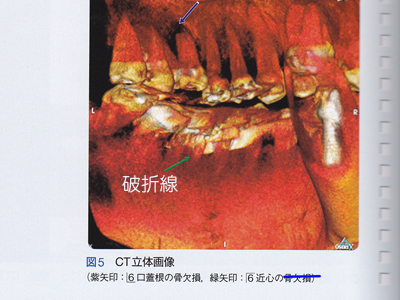
レントゲンでは2次カリエスにみえるが、クラウンを撤去してみたら実際には歯根破折だった例です。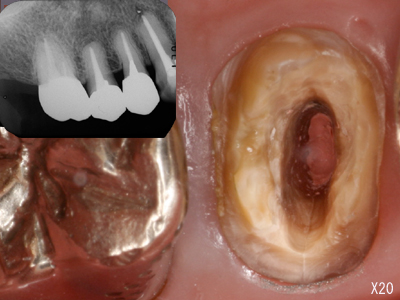
頬側に破折線がみられます。まだ感染はしていないため歯周ポケットはありません。
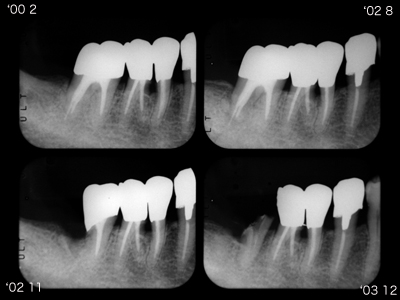
歯周治療のメインテナンスを13年間持続している患者さん
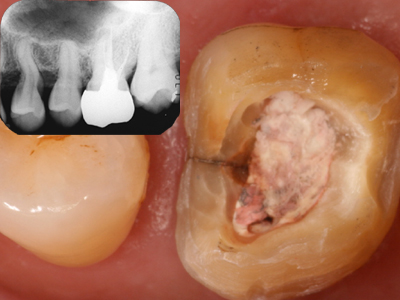
近心みられる2次カリエス様のXP透過像は歯根破折でした。
レントゲンだけでは歯根破折の診断は難しく確定診としてマイクロスコープが有効です。
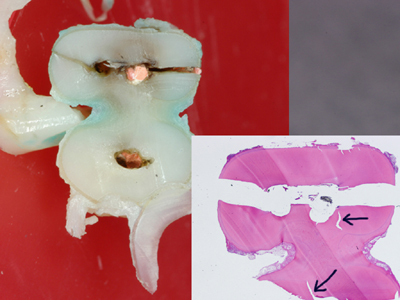
歯根破折したものを輪切りにした切片です。
完全に分かれた破折片の他に根管側から破折が始まっているのがわかります(黒矢印)。
破折していない遠心根でも同様に根管側から破折が始まっているのが確認されました(青矢印)。
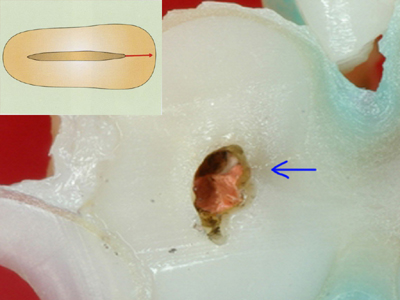
象牙質内部に破折が始まっている部分もありました。

マイクロスコープ下20倍拡大で歯根破折を確認した右下第二大臼歯の病理標本(長岡市 依田洋明先生による)です。

これを強拡大してみると
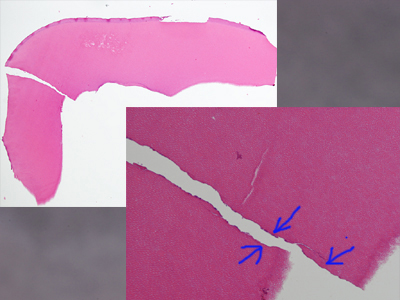
根管側に青矢印で示す青く染まる細胞は、細菌感染していることを示すそうです。つまりこの破折線は病理切片を作ったときにできたものではなく抜歯以前から、また歯根膜側(外側)ではなく内側(根管側)から破折が始まったことがわかります。
歯根破折、それはメインテナンスをしてゆくうちに歯科医の誰もがぶちあたる壁であり頭を抱える未解決にして永遠のテーマなのです。今回、'07臨床歯科を語る会テーブルクリニック「歯根破折の早期発見」のテーマでマイクロスコープをどう活用するかというプレゼンテーションをさせていただくことになり、準備のなかで担当者のI先生と打ち合わせをするなか「破折歯の病理切片を観察したらどうだろう!?」ということになりました。かなりマニアックな話になってきましたが、スクープ映像が飛び出すかもしれません。当日みてのお楽しみです。